بهترین و سریعترین درمان زخم بستر در منزل
در این مقاله، بهترین و سریعترین روشهای درمان زخم بستر در خانه را بررسی میکنیم تا بتوانید با اطمینان و آگاهی، از عزیزان خود بهدرستی مراقبت کنید و روند بهبود را به شکل چشمگیری سرعت ببخشید.

زخم بستر یکی از مشکلات دردناک و نگرانکنندهای است که معمولاً در افراد کمتحرک، سالمندان یا بیمارانی که مدت طولانی در تخت بستری هستند، دیده میشود. این زخمها در اثر فشار مداوم بر پوست و قطع جریان خون در نواحی خاص بدن بهوجود میآیند و اگر به موقع درمان نشوند، میتوانند به بافتهای عمیقتر نفوذ کرده و خطر عفونتهای جدی را به همراه داشته باشند. اما وقتی صحبت از این مسئله میشود که برای زخم بستر چه باید کرد، پاسخ روشن است: پیشگیری و مراقبت صحیح، مؤثرترین گام برای مقابله با آن است.
آگاهی از روشهای خانگی، تمیز نگه داشتن زخم، تغذیه مناسب و تغییر مکرر وضعیت بدن میتواند روند بهبودی را حتی در منزل تسریع کند.
زخم بستر چگونه ایجاد میشود؟ هر آنچه باید بدانید!
زخم بستر یا زخم فشاری(Pressure Ulcer) یکی از عوارض جدی بیتحرکی طولانیمدت است که بر اثر فشار مداوم بر نواحی خاص بدن ایجاد میشود. این وضعیت باعث کاهش جریان خون در بافتها و در نتیجه آسیب تدریجی پوست میگردد. بیشترین محل های بروز آن نیز نقاطی است که پوست بر روی استخوان قرار دارد، مانند پاشنهها، لگن و آرنجها.
زخم بستر در مراحل اولیه با تغییر رنگ و حساسیت پوست قابلتشخیص است، اما در صورت بیتوجهی، میتواند به زخمهای عمیق و دردناک تبدیل شود. آگاهی از علل، نشانهها و روشهای مراقبتی نقش مهمی در پیشگیری و درمان مؤثر این عارضه دارد [Healthline/medicalnewstofay].
علائم زخم بستر چیست؟
زخم بستر بهتدریج و بر اثر فشار مداوم روی پوست ایجاد میشود، اما اگر نشانههای اولیه آن نادیده گرفته شوند، میتواند به سرعت به زخمهای عمیق و عفونی تبدیل گردد. شناخت علائم اولیه و آگاهی از گروههای پرخطر، نقش مهمی در پیشگیری و درمان بهموقع دارد.
علائم اولیه زخم بستر:
در مراحل ابتدایی، پوست هنوز باز نشده اما تغییراتی در ظاهر و حس آن قابل مشاهده است:
- قرمزی یا تغییر رنگ پوست:
ممکن است ناحیهای از پوست قرمز، کبود یا تیرهتر از رنگ طبیعی شود. - گرمی یا سردی غیرعادی پوست:
لمس ناحیه ممکن است گرمتر یا سردتر از قسمتهای دیگر بدن باشد. - حساسیت یا درد:
فشار ملایم روی پوست میتواند باعث درد یا سوزش شود. - پوست براق یا سفت:
بافت پوست ممکن است کشیده، سفت یا نازکتر از حد معمول به نظر برسد.
علائم پیشرفتهتر زخم بستر:
در صورت بیتوجهی، زخم بستر میتواند به مراحل عمیقتر پیشرفت کند و نشانههای زیر ظاهر شوند:
- ایجاد تاول یا ترک پوستی:
پوست شروع به پوستهریزی یا تاول زدن میکند. - زخم باز و ترشحدار:
بافت پوست از بین میرود و ترشحات زرد یا بیرنگ از محل زخم خارج میشود. - بوی ناخوشایند یا عفونت:
بوی بد یا خروج مایع چرکی نشاندهنده عفونت است. - درگیری بافتهای عمیقتر:
در موارد شدید، زخم تا عضلات یا حتی استخوان نفوذ میکند.
چه کسانی در معرض خطر زخم بستر قرار دارند؟
برخی افراد به دلیل شرایط جسمی یا حرکتی، بیشتر مستعد ابتلا هستند، از جمله:
- بیماران بیحرکت یا بستری طولانیمدت در تخت یا ویلچر
- افراد در حالت کما یا دارای فلج حرکتی
- کسانی که از آتل، گچ یا اندام مصنوعی استفاده میکنند
- سالمندان با پوست نازک و جریان خون ضعیفتر
- بیماران دارای کاهش وزن شدید یا سوءتغذیه
کدام بیماریها ریسک زخم بستر را بالا میبرند؟
برخی بیماریها موجب کاهش حس پوستی، ضعف گردش خون یا اختلال در ترمیم بافتها میشوند، از جمله:[Cleveland clinic]
- دیابت(بهدلیل آسیب عصبی و کاهش خونرسانی)
- نارسایی قلبی و کلیوی
- بیماریهای عصبی مانند فلج مغزی یا آسیب نخاعی
- زوال عقل(دمانس) و اختلالات شناختی
- سرطان یا نارسایی وریدی مزمن
- سوءتغذیه و کمبود پروتئین و ویتامینها
مراحل پیشرفت زخم بستر | پیش از دیر شدن اقدام کنید!
زخم بستر یا زخم فشاری، یکی از آسیبهای بافتی است که به دنبال فشار مداوم بر روی نواحی خاص بدن ایجاد میشود و در صورت عدم درمان، بهتدریج از تغییر رنگ سادهی پوست تا درگیری عضله و استخوان پیشرفت میکند.
پزشکان برای ارزیابی شدت این زخمها، از سیستم مرحلهبندی چهارگانه استفاده میکنند که هر مرحله، میزان تخریب پوست و بافتهای زیرین را مشخص میکند.
گرید اول: تغییرات سطحیِ پوست (قابل برگشت با مراقبت درست)
در این مرحله، هنوز زخم باز وجود ندارد اما پوست دچار تغییر رنگ و حساسیت میشود.
ویژگیهای مهم این مرحله:
- پوست معمولاً قرمز یا صورتی است(در پوست تیرهتر ممکن است تغییر رنگ به سختی دیده شود).
- در لمس، ناحیه ممکن است گرمتر، سردتر، نرمتر یا سفتتر از پوست اطراف باشد.
- گاهی احساس سوزش، خارش یا درد خفیف وجود دارد.
- زمانی که روی پوست فشار داده میشود، رنگ آن به حالت طبیعی برنمیگردد (Non-blanching redness)، که نشانهی شروع آسیب بافتی است.
نکته
در این مرحله هنوز امکان بازگشتپذیری کامل با مراقبت صحیح وجود دارد، چون زخم فقط در لایهی سطحی پوست آغاز شده است.
گرید دوم: تاول یا پارگی سطحی؛ نیاز به پانسمان رطوبتی
در مرحلهی دوم، لایهی خارجی پوست (اپیدرم) و بخشی از لایهی زیرین (درم) تخریب میشوند.
ویژگیهای این مرحله عبارتاند از:
- ایجاد زخمی باز و کمعمق با پایهای قرمز یا صورتی.
- ممکن است تاولهایی حاوی مایع شفاف یا زرد روی پوست ظاهر شوند.
- اطراف زخم معمولاً متورم، دردناک و قرمز است.
- در این مرحله بخشی از سلولها مرده یا آسیبدیده هستند.
نکته
با مراقبت مناسب(مثل تمیز نگهداشتن زخم و کاهش فشار روی ناحیه)، این مرحله معمولاً بدون نیاز به جراحی درمانپذیر است.
گرید سوم: زخم عمیقتر و نفوذ به بافت چربی
در این مرحله، زخم از دو لایهی بالایی پوست عبور کرده و به بافت چربی زیر پوست (هیپودرم) میرسد.
ظاهر زخم در این مرحله معمولاً شبیه به دهانهی یک حفره یا گودال (Crater-like wound) است.
علائم شاخص:
- بوی ناخوشایند از محل زخم
- وجود ترشحات یا چرک
- قرمزی و التهاب اطراف ناحیه
- ترشحات ممکن است رنگ زرد، سبز یا قهوهای داشته باشند (نشانهی عفونت)
نکته
در این مرحله، خطر عفونت بالا بوده و نیاز به درمان تخصصی، پانسمان مناسب و احتمالاً مصرف آنتیبیوتیک وجود دارد.
گرید چهارم: زخم عمیق و تهدیدکنندهی حیات
این مرحله، شدیدترین و خطرناکترین مرحلهی زخم بستر است.
در این مرحله زخم از چربی عبور کرده و به عضلات، تاندونها و گاهی استخوان میرسد.
علائم و ویژگیها:
- درد بسیار شدید
- مشاهدهی عضله، تاندون یا استخوان در بستر زخم
- وجود بافتهای سیاه، مرده و خشک(اسکار یا اِسکار)
- ترشحات بدبو و تغییر رنگ پوست به قهوهای یا سیاه
- ریسک بالای عفونت سیستمیک و سپسیس
نکته
درمان در این مرحله معمولاً شامل دبریدمان (برداشتن بافت مرده)، مراقبت بیمارستانی و گاهی جراحی ترمیمی یا پیوند پوست است.
انواع دیگر زخم فشاری
علاوه بر چهار مرحلهی اصلی، دو نوع زخم دیگر وجود دارد که مرحلهبندی دقیق آنها دشوار است:
۱. آسیب بافت عمقی مشکوک(Suspected Deep Tissue Injury)
- در ظاهر ممکن است مانند زخم مرحلهی ۱ یا ۲ دیده شود.
- اما در زیر پوست، آسیب میتواند تا عمق مرحلهی ۳ یا ۴ پیش رفته باشد.
- ممکن است به شکل تاول خونی تیره یا منطقهی کبود و سفت ظاهر شود.
- معمولاً زیر سطح پوست، تخریب بافتی شدید وجود دارد.
۲. زخم غیرقابل مرحلهبندی (Unstageable Ulcer)
- در این نوع زخم، کف زخم با بافت مرده (اسکار) یا ترشحات ضخیم(Slough) پوشیده شده و عمق واقعی مشخص نیست.
- رنگ زخم ممکن است زرد، سبز، قهوهای یا سیاه باشد.
- اگر بافت مرده زیاد باشد باید بهصورت جراحی برداشته شود.
- اما اگر لایهی اسکار خشک و پایدار باشد و نشانهی عفونت نداشته باشد، نباید دستکاری شود، چون در واقع یک پوشش محافظ طبیعی بدن است.[Healthline / Cleveland clinic]
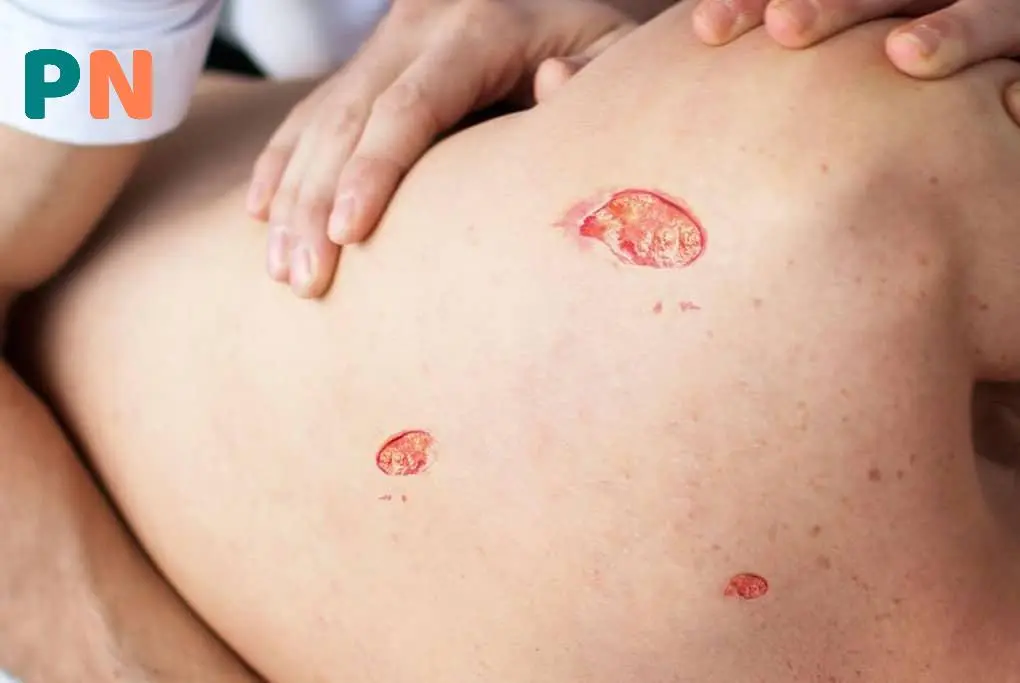
برای زخم بستر چه باید کرد؟ | از تشخیص پزشک تا درمان زخم بستر در منزل
برای تشخیص و درمان زخم بستر باید به یک متخصص زخم مراجعه کنید.
ارائهدهندگان خدمات سلامت، زخم بستر را بر اساس ظاهر آن تشخیص داده و مرحلهبندی میکنند.
پزشک ممکن است از زخم عکس بگیرد تا روند بهبودی را در طول درمان پیگیری کند.
ممکن است برای بررسی وجود عفونت، آزمایشهایی انجام شود، از جمله [Cleveland clinic]:
- بیوپسی (نمونهبرداری از بافت)
- کشت و آزمایش خون
- تصویربرداری با اشعه ایکس (X-ray) یا امآرآی (MRI)
آیا درمان زخم بستر در منزل امکان پذیر است؟
درمان زخم بستر به شدت و عمق آسیب بافتی بستگی دارد. هرچه زخم عمیقتر شود، روند درمان پیچیدهتر و طولانیتر میگردد. با این حال، اصول کلی درمان در تمام مراحل شامل کاهش فشار، حفظ بهداشت زخم، تغذیه مناسب و مراقبت مستمر است.
پماد برای زخم بستر سالمندان
پمادها و کرمهای ترمیمی نقش مهمی در درمان زخم بستر سالمندان دارند، زیرا موجب کاهش التهاب، پیشگیری از عفونت و تسریع ترمیم بافت میشوند. در ادامه به چند نمونه از پمادهای رایج و موثر اشاره میشود:
- پماد سیلور سولفادیازین: دارای خاصیت ضدباکتریایی قوی است و در جلوگیری از عفونت زخمهای باز و سطحی کاربرد دارد.
- پماد کالاندولا: با عصاره گیاه همیشهبهار، خاصیت ضدالتهابی و ترمیمکنندگی داشته و در مراحل ابتدایی زخم بستر مفید است.
- پماد آلفا یا آلفاوایت: حاوی ترکیبات ویتامینی و آبرسان بوده و به حفظ رطوبت پوست و تسریع روند ترمیم کمک میکند.
- پماد نیودرم قروح: شامل موم زنبور عسل و عصارههای گیاهی است و به دلیل اثر مرطوبکنندگی و بازسازی بافت، در ترمیم زخمهای سطحی مؤثر میباشد.
در نهایت، استفاده از هر نوع پماد یا کرم باید تحت نظر پزشک یا پرستار متخصص زخم انجام گیرد تا متناسب با مرحله زخم و وضعیت پوست بیمار، بهترین نتیجه درمانی حاصل شود.
اگر به ایمنی و مراقبت خانگی اهمیت میدهید، در پاب نرس
یادداشت پیشگیری و درمان سوختگی را از دست ندهید.
درمان مرحلهای زخم بستر بر اساس گرید زخم
درمان زخم بستر بر اساس مرحله، رویکردی است که با توجه به شدت آسیب پوست و بافت انتخاب میشود. در مراحل ابتدایی تمرکز بر پیشگیری و مراقبتهای ساده است و در مراحل پیشرفتهتر از پانسمانهای تخصصی و داروهای ترمیمی استفاده میشود تا روند بهبود سریعتر و خطر عفونت کاهش یابد.
راهنمای قدمبهقدم تعویض پانسمان در بخش در زمان تعویض پانسمان زخم ارائه شده است.
مرحله ۱: پیشگیری از پیشرفت زخم
در این مرحله، پوست هنوز باز نشده و آسیب سطحی است؛ بنابراین درمان سریع میتواند از پیشرفت زخم جلوگیری کند.
روشهای درمانی:
- کاهش فشار:
تغییر وضعیت بدن و استفاده از بالش یا پد فومی برای کاهش فشار خون روی ناحیهی درگیر - تمیز و خشک نگه داشتن پوست:
شستوشو با آب و صابون ملایم و خشککردن ملایم ناحیه. - تغذیهی مناسب:
مصرف مواد غذایی سرشار از پروتئین، آهن و کلسیم برای ترمیم پوست. - آبرسانی کافی:
نوشیدن مایعات کافی جهت حفظ رطوبت و سالم نگهداشتن پوست.
نکته
اگر درمان بهموقع آغاز شود، معمولاً زخم مرحلهی اول در حدود سه روز بهبود مییابد.
مرحله ۲: مراقبت در خانه با نظارت پزشک
در این مرحله، لایهی سطحی پوست آسیب دیده و زخم باز یا تاول ایجاد شده است. مراقبت دقیق و رعایت بهداشت از اهمیت بالایی برخوردار است.
روشهای درمانی:
- کاهش فشار مداوم:
مانند مرحلهی اول، بیمار باید مرتب وضعیت خود را تغییر دهد. - تمیز نگه داشتن زخم:
شستوشو با آب یا محلول نرمالسالین(آب نمک استریل) برای جلوگیری از عفونت. - استفاده از پانسمان مناسب:
با مشورت پزشک، از پانسمانهای مخصوص مانند هیدروکلوئید، فوم یا آلژینات استفاده شود تا محیط زخم مرطوب ولی تمیز باقی بماند. - کنترل عفونت:
توجه به علائم هشدار دهنده مانند درد شدیدتر، ترشح چرکی، تب یا قرمزی اطراف زخم.
نکته
زمان بهبودی در این مرحله معمولاً بین سه روز تا سه هفته متغیر است.
مرحله ۳: درمان توسط متخصص زخم
در زخمهای مرحلهی سوم، آسیب به لایههای عمیقتر پوست و چربی رسیده است. در این مرحله مراقبت تخصصی الزامی است.
روشهای درمانی:
- آنتیبیوتیکتراپی:
برای جلوگیری یا درمان عفونتهای باکتریایی. - برداشتن بافت مرده(Debridement):
پزشک با اسکالپل، واترجت فشار بالا یا پمادهای مخصوص، بافت مرده را از بین میبرد تا روند ترمیم تسریع شود. - پانسمانهای ترمیمی:
شامل پانسمانهای ژلدار (Hydrogel) یا آغشته به مواد ضد باکتری. - تشک یا تختهای مخصوص:
استفاده از تشکهای فشاری یا هواگردشدار برای کاهش فشار بر ناحیه زخم.
نکته
زخمهای این مرحله حداقل به ۱ تا ۴ ماه زمان برای بهبودی نیاز دارند.
مرحله ۴: درمان با جراحی
این مرحله شدیدترین نوع زخم بستر است که با درگیری عضلات، تاندونها و حتی استخوان همراه است. درمان در این مرحله باید در بیمارستان انجام شود.
روشهای درمانی:
- جراحی:
دبریدمان جراحی برای خارج کردن بافتهای مرده.
پیوند پوست (Skin Graft) برای پوشاندن زخمهای عمیق.
بستن لبههای زخم با بافت سالم اطراف. - آنتیبیوتیک تزریقی برای کنترل عفونت شدید.
- درمان کمکی:
وکیومتراپی(Vacuum-Assisted Closure) برای خارج کردن ترشحات و تسریع بهبود.
الکتروتراپی(Electrical Stimulation) برای تحریک رشد سلولی.
اکسیژنتراپی پرفشار(Hyperbaric Oxygen Therapy) برای افزایش اکسیژنرسانی به بافتها و ترمیم سریعتر.
نکته
مدت زمان بهبودی در این مرحله ممکن است از سه ماه تا دو سال طول بکشد.
درمانهای عمومی و کمکی در تمام مراحل
صرفنظر از شدت زخم، رعایت اصول کلی زیر برای بهبود و جلوگیری از عفونت ضروری است[Cleveland clinic/healthline/NHS/medical news]:
- کاهش فشار مداوم:
تغییر وضعیت بدن هر ۲ ساعت یکبار. - پاکسازی زخم:
شستوشوی آرام با آب یا سالین و خشککردن ملایم. - استفاده از کرمهای محافظ:
۱. کرمهای ضدباکتریایی برای کنترل عفونت.
۲. کرمهای محافظ پوستی یا Barrier Creams برای پیشگیری از تحریک.
- مدیریت بیاختیاری ادرار یا مدفوع:
استفاده از پد و کرمهای محافظ جهت جلوگیری از تماس پوست با رطوبت. - مرور وضعیت تخت و تشک:
استفاده از تشکهای ضد زخم بستر یا دارای جریان هوای متناوب. - رژیم غذایی غنی از پروتئین و ویتامینها:
برای تسریع ترمیم بافتی.
مطالعهٔ مرتبط برای مراقبان خانگی: بهترین پانسمان برای زخم دیابتی
نکته پایانی؛ پیشگیری همیشه بهترین درمان است.
با توجه به اینکه زخم بستر میتواند به سرعت پیشرفت کرده و کیفیت زندگی بیماران را تحت تأثیر قرار دهد، مراقبت مستمر از پوست، تغییر موقعیت بدن بهطور منظم و استفاده از وسایل کمکننده فشار، میتواند نقش بسیار مهمی در جلوگیری از ایجاد این زخمها داشته باشد.
اما در پاسخ به این پرسش که برای زخم بستر چه باید کرد، باید گفت، نخستین گام پیشگیری آگاهانه و مراقبت مداوم است؛ زیرا درمان این زخمها دشوار و زمانبر است. با رعایت این اصول و تشخیص به موقع علائم اولیه، میتوان از بروز آسیبهای جدی جلوگیری کرد و سلامت و رفاه بیماران را به طور چشمگیری حفظ و ارتقا داد.
پاب نرس، دانش و سلامتی برای همه
زخم بستر (زخم فشاری) بر اثر فشارِ مداوم روی پوست—بهویژه روی برجستگیهای استخوانی مثل پاشنه و لگن—بهوجود میآید و اگر نادیده بماند میتواند به لایههای عمیقتر بافت برسد.
تغییر رنگ پوست، تفاوت گرمی/سردی موضع، درد یا حساسیتِ فشاری و قرمزیای که با فشار دادن محو نمیشود (non-blanching) از نشانههای شروع آسیب پوستی است.
نقاطی که پوست روی استخوان قرار دارد (مثل پاشنهها، لگن و آرنجها) بیشترین ریسک را دارند.
افراد بیتحرک (بسترگرا یا ویلچری)، سالمندان و بیمارانی که نیاز به بستری طولانی دارند؛ مراقبت منظم و آموزش مراقبان ریسک را پایین میآورد.
بیماریهایی که تحرک، حس درد یا جریان خون را کاهش میدهند (طبق بخش «چه بیماریهایی…» در مقاله) ریسک را بالا میبرند و نیاز به مراقبت دقیقتری دارند.


3 دیدگاه